1. 統合失調症の薬物治療の現状
国内における #向精神薬 の使用状況は、諸外国と比較して特異なものと言われてきました。特に #統合失調症 の治療における抗精神病薬の多剤併用大量処方、抗パーキンソン薬、ベンゾジアゼピン系抗不安薬・睡眠薬の高い併用率などは長い間大きな問題となっていました。
1)抗精神病薬の処方状況
国内における統合失調症の薬物治療は、数種類の薬を同時にしかも大量に使用する多剤併用大量処方が特徴と言われていましたが、1996年に登場した第2世代(非定型)抗精神病薬(以下非定型薬)であるリスペリドン以来、国内における統合失調の薬物治療も単剤化そして低用量化が進むものと期待されました。
2005年に行なわれた精神科臨床薬学研究会(以下PCP研究会)による処方調査の結果では、入院中の統合失調症の薬物治療に用いられた抗精神病薬の1日平均投与剤数は2.0剤、投与量は812.6mg(chlorpromazine換算量:以下CP換算量)、非定型薬の処方割合は69.4%、単剤での処方率は21.8%(抗精神病薬全体では29.8%)でした(吉尾隆,他:統合失調症患者の薬物治療に関する処方実態調査: 精神科臨床薬学研究会会員病院9施設における2005年の調査結果から.臨床精神薬理誌10: 1721-1731, 2007.)。
現在、国内においても単剤・低用量で使用することでコスト・ベネフィットが高いと言われる第2世代薬10 剤(リスペリドン、オランザピン、クエチアピン、ペロスピロン、ブロナンセリン、アリピプラゾール、 クロザピン、パリペリドン、アセナピン、ブレクスピプラゾール)が使用可能となっていますが、依然として、多剤併用大量処方が大きな特徴であることが指摘されています。
特に、長期慢性の入院患者に対して多剤併用大量処方が継続されており、その改善が見られていないことが現在でも問題とされています。一方で、第2世代薬は第1世代薬よりも服薬の忍容性が高いと考えられ、2005年以降は第1世代薬の処方率を上回っており、第2世代薬の処方率は現在、80%以上に達しています。また、抗精神病薬の単剤処方率は2006年の30.1%から2018年には41.9%まで増加しました。
2)抗パーキンソン薬の処方状況
抗精神病薬の多剤併用大量処方により、錐体外路症状の出現や増悪が生じるため、抗パーキンソン薬が併用されます。また、錐体外路症状の予防目的での併用も多くみられました。錐体外路症状の発症は、身体的苦痛の増加(QOLの低下)のみならず、抗パーキンソン薬処方の増加による抗コリン系副作用の増加は、身体的には口渇や便秘、排尿障害などを生じ、中枢性には認知機能障害の悪化が生じます。
統合失調症の薬物治療により認知機能を低下させてしまうことは避けなければならず、抗パーキンソン薬の処方は最少用量で短期間に留めるべきです。
PCP研究会の2006年から20018年にかけての処方調査から、抗パーキンソン薬の1日平均投与剤数は0.9剤から0.4剤に、1日平均投与量は2.6mg(Biperiden換算量:以下BP換算量)から1.0mg(BP換算量)に減少しています。このことは、2006年までは非定型薬と第1世代(定型)抗精神病薬(以下定型薬)の処方率は共に約70%台で差はありませんでしたが、2007年以降、非定型薬と定型薬の処方率に大きな差が生じており、より錐体外路症状の少ない薬物治療が行えるようになっていることに起因していると考えられます。
3)抗不安薬・睡眠薬の処方状況
ベンゾジアゼピン系抗不安薬・睡眠薬使用問題として、脱抑制,常用量依存,認知機能障害など有害事象も多いことが挙げられます。したがって、最小限の用量と期間での使用が推奨されていますが、現状は併用率・投与量共に多い状況が続いています。抗不安薬・睡眠薬は2006年から2018年までに1日平均投与剤数は1.5剤から1.1剤に、1日平均投与量は16.0mg(Diazepam換算量:以下DAP換算量)から9.2mg(DAP換算量)に減少しています。
2. 多剤併用大量処方は改善されたか
2014年度の診療報酬改定において、抗精神病薬処方の剤数制限が行われ、4剤以上の処方で診療報酬が減算されることとなり、2016年度の診療報酬改定では、3剤以上に制限が強化され、精神病棟に入院中の患者が退院時に抗精神病薬の剤数、投与量(クロルプロマジン換算)を一定の割合で減薬・減量することで診療報酬が算定できる薬剤総合評価調整加算が新設されました。また、外来においても薬剤総合評価調整管理料が新設され、向精神薬の減薬・減量が推し進められていくことになりました。このことは、向精神薬の適正使用を進展させる必要があることを国としても推進していくといった姿勢の表れであると考えられます。
このように抗精神病薬の単剤化・低用量化は徐々に進んでおり、同様に抗パーキンソン薬、抗不安薬・睡眠薬の投与剤数・投与量も減少してきています。抗パーキンソン薬の併用率・投与量の減少は、第2世代薬の薬理的特徴から,薬原性錐体外路症状の発現が少ないことが要因と考えられます。また、抗コリン性薬剤の併用が少ないことは,認知機能障害を起こし難いということであり,第2世代薬の処方率の増加が,統合失調症の薬物治療に有利に働くことが期待されています。
しかし、現在、新たな副作用として、体重増加、脂質異常症、糖尿病といった身体合併症の問題が注目されており、これらの生活習慣病は、心血管系疾患の発症による突然死との関連が深いことから、第2世代薬の適正使用のためには身体的モニターの強化が必要です。
以下に精神科臨床薬学研究会による最新の向精神薬処方実態調査を示しますので参考にしてみてください。
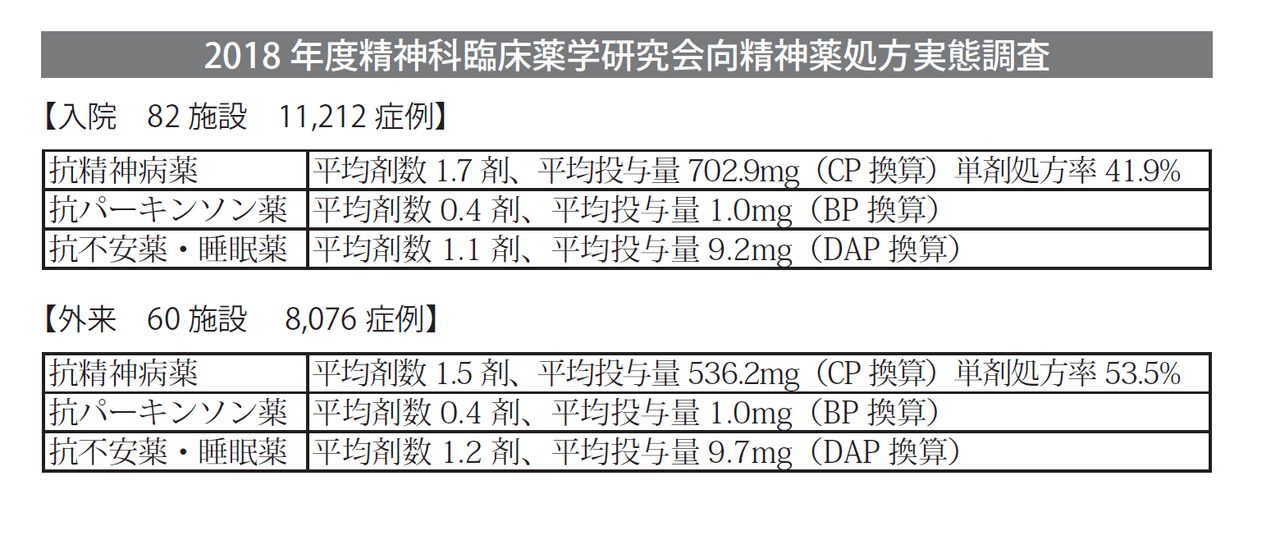
CP換算:クロルプロマジン換算
BIP換算:ビペリデン換算
DAP換算:ジアゼパム換算
この記事は、みんなねっとに帰属しますので、無断での転載・掲載はお控えください。必要な際は事務局にご相談ください。
月刊みんなねっとの2020年4月号(P18~P21)より転載